NTM治疗领域市场潜力大,MRX-5有望革新现有疗法
非结核分枝杆菌(nontuberculous mycobacteria bacteria,NTM)是指分枝杆菌属内除结核分枝杆菌复合群的结核分枝杆菌(M. tuberculosis,MTB)、牛分枝杆菌(M.bovis)、非洲分枝杆菌(M.africanum)和田鼠分枝杆菌(M.mictoti)以及麻风分枝杆菌(M.leprae)等以外的其他分枝杆菌。
近年来,由非结核分枝杆菌(non-tuberculosis mycobacterium,NTM)感染所引起的NTM病呈增加趋势[1-2]。脓肿分枝杆菌复合群(Mycobacterium abscessuscomplex,MABC)是最常见的NTM菌种。脓肿分枝杆A菌(Mycobacterium abscessus,MAB)是一种多耐药的条件致病菌,属于快速生长型非结核分枝杆菌(non-tuberculous mycobacteria,NTM)。脓肿分枝杆菌脓肿亚种(M.abscessus subsp. abscessus,Mab)、脓肿分枝杆菌马赛亚种(M.abscessus subsp. massiliense,Mma)和脓肿分枝杆菌博莱亚种(M.ab-scessus subsp. bolletii,Mbo)3种相关性亚种共同组成了脓肿分枝杆菌复合群(M.abscessus complex,MABC)[1-2]。
01 NTM市场潜力大
近年研究显示,MABC是仅次于鸟分枝杆菌复合体的第二大常见的致病性NTM[3],该病原体最常引起肺部感染[4]。MABC-PD的患病率已经逐年上升[5],多发生于囊性纤维化(cystic fibrosis,CF)、慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)或支气管扩张症等慢性肺部疾病患者中,这被认为与MABC的生物被膜和宿主免疫细胞功能降低有关,生物被膜不同的黏弹性使细菌在气道中定植,还可改变气道中的菌落形态,促进感染的发生[2,6]。不仅如此,MAB的多重耐药性也使其治疗过程复杂而漫长。
MABC是美国第二常见、最难治疗的非结核分枝杆菌感染,MABC约占所有NTM-PD病例的18-25.5%[7],影响约2万名患者,欧洲主要5大市场约有4千例患者,日本约有1.15万例患者。每个患者治疗时长超12个月,年治疗费用约12.5万美元。然而,经历长期且高昂的治疗后,依然有50%-70%的患者因不耐受和耐药性而导致当前治疗失败[8]。
02 NTM治疗领域缺特效药,现有药物存在局限性
临床用于治疗MABC感染的药物以克拉霉素为代表的大环内酯类抗生素为主,阿米卡星、头孢西丁、亚胺培南及喹诺酮类等抗生素效果有限。
大环内酯类抗生素包括克拉霉素、阿奇霉素,通过不可逆地结合到细菌核糖体50 S大亚基上,抑制蛋白质的合成而发挥抑菌作用,但基因突变以及胃肠道反应、听力损失/耳鸣、肝毒性、QTc延长等不良反应导致治疗失败[8]。氨基糖苷类药物,如阿米卡星是治疗NTM病常用且有效的药物,但因为耐药基因表达增加,从而引起了MABC对阿米卡星产生耐药现象[9],此外,阿米卡星治疗会导致电解质紊乱、肾毒性、耳毒性、前庭毒性等不良反应[8]。半合成类的四环素类药物如替加环素和多西环素对MABC有较强的抗菌活性,但多数MABC对多西环素耐药[10],使用替加环素者经常会出现恶心、呕吐和腹泻等胃肠道不良反应,甚至多器官功能衰竭[11]。β内酰胺类药物主要为亚胺培南-西司他丁复方制剂、头孢西丁等,其作用机制为与多种青霉素结合蛋白(penicillin binding protein,PBP)结合,抑制细菌细胞壁合成,导致细菌死亡。然而,MABC对亚胺培南的耐药问题值得广泛重视。部分研究显示,亚胺培南耐药率超过了60%[12],且伴随细胞减少、肾毒性、皮疹等不良反应[8]。
目前,MABC是已知快速生长型NTM中对多种药物耐药率最高的菌种,现有治疗方案面临的治疗效果不佳、长期联合抗生素可能导致耐药性、不良反应发生率升高和胃肠外给药限制等问题,需要开发一种有效性较好、安全性较高、可供长期给药的药物解决。
03 MRX-5:NTM领域同类首创药物
上海盟科药业股份有限公司自主研发的新型苯并硼唑类抗生素MRX-5属于新型抗耐药NTM感染新药,通过在亮氨酰-tRNA合成酶(LeuRS)编辑位点形成螺环加合物,抑制细菌蛋白合成。
图1:MRX-5作用机理
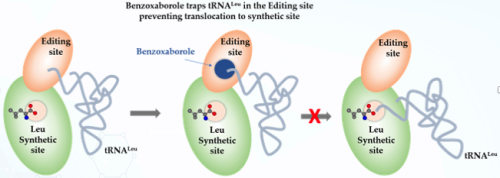
MRX-5对大多数常见的NTM致病菌都具有良好的抗菌活性,且在动物试验中显示出良好的安全性。同时,药物相互作用少、不易耐药、可口服的特点也适合用于慢性感染的治疗[13]。MRX-5澳大利亚I期临床试验是该药物首次应用于人体的I期临床试验,在澳大利亚Nucleus Network研究中心开展,旨在评估健康成人受试者单次和多次口服MRX-5片剂的安全性、耐受性和药代动力学特征,以及探索食物效应。该试验2024年已顺利完成并达到预期目标,研究结果表明,MRX-5在健康成人群体中显现出良好的安全性和耐受性。此外,食物影响研究结果显示食物不影响体内活性成分的暴露情况。
MRX-5有望为NTM病患者提供一种全新的治疗选择。MRX-5已获得FDA授予孤儿药资格认定。目前NTM已经完成澳大利亚1期临床,并在国内拿到临床试验批件,未来上市有望解决全球MABC患者不耐受和耐药的治疗痛点。
参考文献
[1] 中华医学会结核病学分会. 非结核分枝杆菌病诊断与治疗指南(2020年版)[J]. 中华结核和呼吸杂志, 2020, 43(11): 918 -946.
[2] RIZZO AR, MONIRI NH. Omadacycline for management of My- cobacterium abscessus infections: a review of its effectiveness, place in therapy, and considerations for use[J]. BMC Infect Dis, 2022, 22(1): 874.
[3] LUTHRA S, ROMINSKI A, SANDER P. The role of antibiotic- target-modifying and antibiotic-modifying enzymes in Mycobacteri- um abscessus drug resistance [ J]. Front Microbiol, 2018, 9: 2179 .
[4] INGRAM PR, JONES EE, ALLEN B, et al. Omadacycline ther- apy for Mycobacterium abscessus species infections [ J ] . Intern Med J, 2023, 53(12): 2257 -2263.
[5] WINTHROP KL, MARRAS TK, ADJEMIAN J, et al. Incidence and prevalence of nontuberculous mycobacterial lung disease in a large U. S. managed care health plan, 2008 -2015[J]. Ann Am Thorac Soc, 2020, 17(2): 178 -185.
[6] GLOAG ES, WOZNIAK DJ, STOODLEY P, et al. Mycobacteri- um abscessus biofilms have viscoelastic properties which may con- tribute to their recalcitrance in chronic pulmonary infections[J]. Sci Rep, 2021, 11(1): 5020.
[7] Marshall et al. BMC Infectious Diseases. 2023, 23:489
[8] asipanodya JG et al.Antimicrob Agents Chemother. 2017,61(11):e01206-17
[9] Wu M,Li B,Guo Q,et al. Detection and molecular characterisation of amikacin-resistant Mycobacterium abscessus isolated from patients with pulmonary disease[J]. J Glob Antimicrob Resist, 2019,19:188-191. doi:10.1016/j.jgar.2019.05.016.
[10] KaushikA,AmmermanNC,MartinsO,etal.Invitroactivityofnew tetracycline analogs omadacycline and eravacycline against drug- resistant clinical isolates of Mycobacterium abscessus [J]. Antimicrob Agents Chemother,2019,63(6):e00470-19. doi: 10.1128/AAC.00470-19.
[11] Rudra P,Hurst-Hess K,Lappierre P,et al. High levels of intrinsic tetracycline resistance in Mycobacterium abscessus are conferred by a tetracycline-modifying monooxygenase[J]. Antimicrob Agents Chemother,2018,62(6):e00119-18. doi:10.1128/AAC.00119-18.
[12] He S,Zou Y,Zhan M,et al. Zinc chelator N,N,N',N'-Tetrakis(2- pyridylmethyl) ethylenediamine reduces the resistance of Mycobacterium abscessus to imipenem[J]. Infect Drug Resist,2020,13:2883-2890. doi:10.2147/IDR.S267552.
[13] Lamichhane G, et al. Oral oxaborole MRX-5 exhibits efficacy against pulmonary Mycobacterium abscessus in mouse. Antimicrobial Agents and Chemotherapy.
声明:本网转发此文章,旨在为读者提供更多信息资讯,所涉内容不构成投资、消费建议。文章事实如有疑问,请与有关方核实,文章观点非本网观点,仅供读者参考。
热门文章















